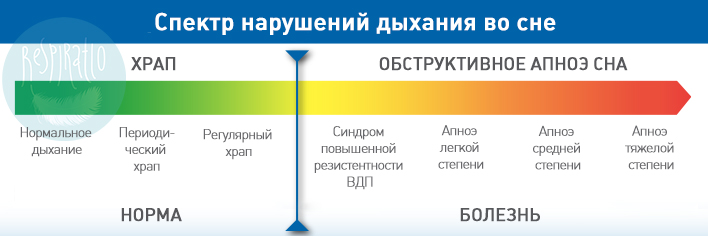
Большинство статей в нашем блоге посвящены синдрому обструктивного апноэ сна – заболеванию, которое представляет серьезную угрозу здоровью и жизни пациента. СОАС – наиболее распространенное и опасное, но не единственное расстройство дыхания во сне. Еще одно из них – синдром повышенной резистентности дыхательных путей, это промежуточное состояние между «безобидным» храпом (храпом как звуковым феноменом) и обструктивным апноэ. Его симптомы похожи на симптомы СОАС, но менее выражены: не приносящий восстановления сон, многократные ночные пробуждения, дневная сонливость, повышенная утомляемость. Часто (но не всегда) этому синдрому сопутствует громкий храп. В отличие от СОАС, при повышенной резистентности ВДП не регистрируется остановок дыхания во сне, насыщаемость крови кислородом не падает ниже нормы.
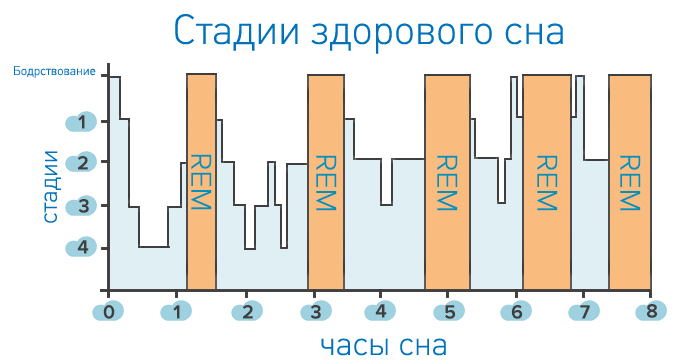
Для синдрома повышенной резистентности верхних дыхательных путей (СПРВДП, англ. upper airway resistance syndrome, UARS) характерно чрезмерное сужение дыхательных путей во время сна. Это может быть вызвано нарушенным носовым дыханием (искривление перегородки, коллапс носового клапана) или специфическим строением лицевых костей: слишком маленькой или смещенной назад нижней челюстью. Хотя полного перекрытия дыхательных путей во сне у таких пациентов не происходит, но они вынуждены прикладывать больше усилий для того, чтобы получить необходимое количество воздуха. При СПРВДП человек во сне, пытаясь получить достаточное количество воздуха, нередко издает по-настоящему пугающие звуки: хрипы, всхлипы, свистящие вздохи. Дефицит кислорода для головного мозга критичен, поэтому он воспринимает затруднения дыхания за аварийную ситуацию и периодически прерывает глубокий сон пациента, побуждая его совершить более мощное дыхательное усилие. Такие пробуждения нарушают нормальную архитектуру сна.
Из-за того, что симптомы этого заболевания достаточно размыты, правильный диагноз ставится далеко не всегда. Для диагностики требуется проведение ночного полисомнографического исследования. Типичными ПСГ-признаками СПРВДП считаются: многочисленные реакции активации на ЭЭГ, уплощение кривой воздушного потока, чрезмерные дыхательные усилия. Но далеко не всегда таких пациентов направляют на полисомнографию, принимая СПРВДП за синдром хронической усталости, фибромиалгию, депрессию или другие заболевания. СПРВДП может долгие годы оставаться нераспознанным и нелеченым, пока не примет форму синдрома обструктивного апноэ сна, диагностические критерии которого более очевидны.
Для лечения синдрома повышенной резистентности верхних дыхательных путей применяются:
1. Изменение образа жизни. Соблюдение гигиены сна, сон на боку, отказ от алкоголя и снотворных, сброс лишнего веса.
2. Медикаменты. Назальные спреи могут облегчить проявления СПРВДП, если его причиной является затрудненное носовое дыхание из-за аллергий, ринита и проч.
3. Ротовые вставки (капы). Капы немного выдвигают вперед нижнюю челюсть и не дают языку сильно смещаться назад.
4. Сипап-терапия. Это наиболее эффективный метод для лечения как СПРВДП, так и обструктивного апноэ. Подробнее о нем можно прочитать в этой статье.
5. Если пациент категорически не может адаптироваться к таким методам терапии, как капа или CPAP-терапия, ему может быть предложено хирургическое вмешательство.
СПРВДП по сравнению с обструктивным апноэ может казаться довольно безобидным, но это не совсем так. Во-первых, постоянная сонливость, апатия, сниженное настроение серьезно снижают качество жизни пациента. Во-вторых, ограничение воздушного потока во сне может приводить к недостаточному вымыванию углекислоты из организма. Это может стимулировать активность симпатической нервной системы, что, в свою очередь, часто приводит к повышению артериального давления, сердечно-сосудистым и метаболическим нарушениям. В-третьих, с возрастом многие набирают вес, ткани становятся менее упругими, происходят гормональные изменения – и СПРВДП развивается в синдром обструктивного апноэ.
Поэтому, если вы замечали у себя перечисленные признаки повышенной резистентности дыхательных путей, не оставляйте эту проблему без внимания.