Когнитивно-поведенческая терапия (КПТ) — эффективный метод лечения хронической бессонницы, одного из самых устойчивых нарушений сна. Очень часто при хронической форме люди месяцами и годами пьют снотворное, не веря, что им удастся уснуть без препаратов. Усугубляет положение постепенно развивающийся страх перед засыпанием, с которым знакомы все, кто когда-либо страдал инсомнией.
Методы КПТ позволяют разорвать этот круг и отказаться от медикаментозной поддержки, а кардиореспираторный мониторинг, как диагностический инструмент, дает возможность отслеживать прогресс терапии. С его помощью можно получить объективные данные о качестве сна, которые хорошо дополнят субъективную оценку пациентом своего состояния.
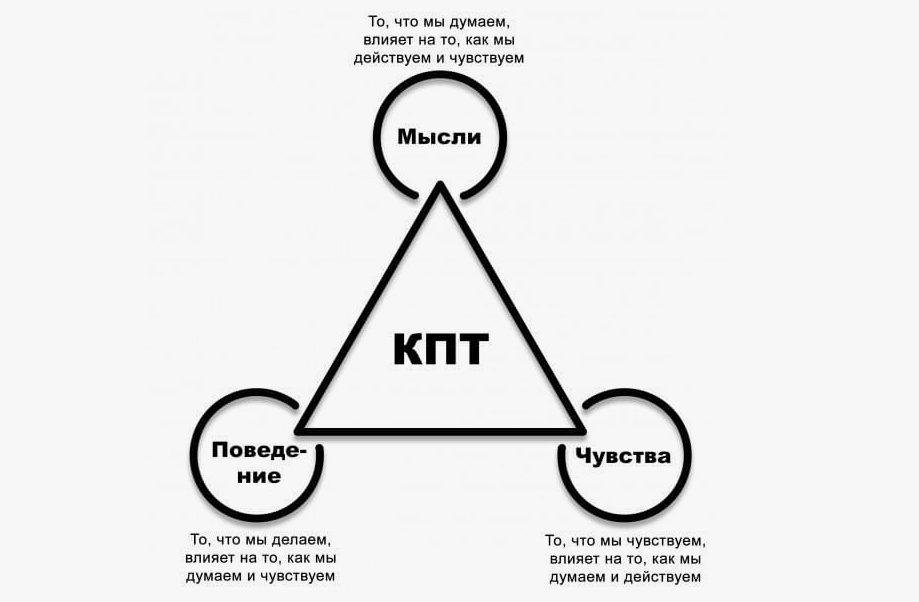
Теоретические основы когнитивно-поведенческой терапии
Бессонница с точки зрения когнитивно-поведенческой терапии (КПТ)
Теоретической основой представлений о бессоннице, принятых в когнитивно-поведенческой терапии, является трехфакторная теория Шпильмана. Согласно этой теории нарушения сна существуют за счет трех факторов:
- предрасполагающих,
- провоцирующих,
- поддерживающих.
Предрасполагающим фактором для бессонницы бывает повышенная тревожность, легко возбудимая нервная система, сменный график работы с трудом в ночное время, чрезмерное потребление кофе и т.д. Но сами по себе эти обстоятельства, конечно, не приводят к отсутствию сна. Бессонницу обычно запускает конкретное событие, которое называют провоцирующим фактором. Это может быть стресс, проблемы на работе или в семье, высокая психологическая нагрузка, смена образа жизни (например, рождение ребенка) и др.
Острое расстройство сна, вызванное тем или иным событием, в норме проходит, как только перестанет действовать провоцирующий фактор. Но иногда проблема затягивается и человек не может уснуть, даже когда к тому уже нет объективных причин. Если такая ситуация продолжается в течении 3-х и более месяцев, бессонница считается хронической. Согласно теории Шпильмана это происходит из-за действия поддерживающих факторов — страха, что не получится уснуть, и неправильных ритуалов отхода ко сну. Именно с этими установками работает когнитивно-поведенческая терапия.
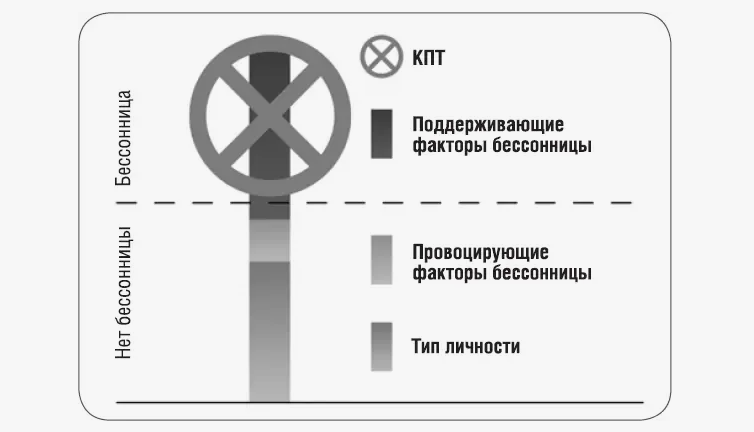
Бессонница появляется, когда есть поддерживающие ее факторы
Суть лечения бессонницы методами КПТ
Основная работа при лечении инсомнии с помощью КПТ направлена на устранение избыточных усилий, которые человек прикладывает к тому, чтобы уснуть. Ввиду длительных проблем с засыпанием у него рано или поздно появляются негативные эмоции и страх, связанный с отходом ко сну. Человек пробует раньше ложиться спать, подолгу лежать в постели, стараясь расслабиться, дремать. Но все эти усилия оказывают только возбуждающее действие и, напротив, поддерживают инсомнию.
Для избавления от хронической бессонницы в когнитивно-поведенческой терапии используют:
- ограничение времени, проводимого в кровати;
- ограничение времени сна;
- введение строгой гигиены сна;
- обучение техникам релаксации.
Главная цель терапии — предотвратить сочетание ориентиров на сон с реакциями возбуждения. Для этого человеку даются инструкции не читать, не принимать пищу и не смотреть телевизор в кровати, покидать спальню при бодрствовании более 15 минут и т.д.
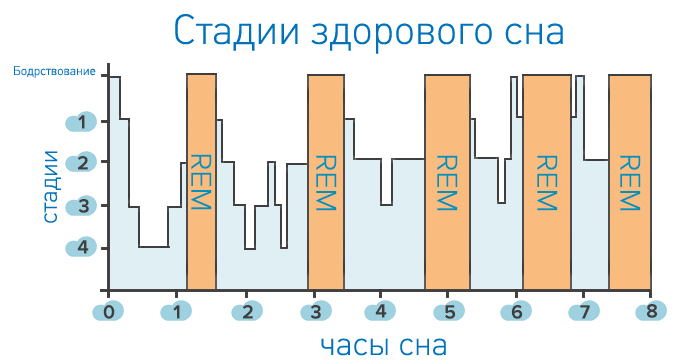
Ввиду ограничения времени сна на первом этапе терапии пациенты начинают спать меньше, но крепче — снижается количество пробуждений. В этот период важно сохранить доверие к терапевту и к методам коррекции, поскольку субъективное чувство, что время сна еще больше сократилось, может пробудить желание бросить терапию. Кардиореспираторный мониторинг на этом этапе помогает терапевту продемонстрировать прогресс и поддержать мотивацию пациента. Позже он также становится эффективным инструментом для оценки результатов КПТ в целом.

Основные правила гигиены сна
Роль кардиореспираторного мониторинга в оценке эффективности лечения бессонницы
Кардиореспираторный мониторинг как диагностический метод предназначен для отслеживания состояния пациента во время сна. Он предполагает непрерывное сканирование следующих показателей:
- уровень оксигенации;
- частота сердечных сокращений;
- характеристики воздушного потока при дыхании;
- плетизмография — дыхательные движения грудной клетки и живота;
- поза сна.
Старшие модели кардиореспираторных мониторов — такие как MediByte МР-8 от Braebon — способны дополнительно регистрировать ЭКГ в одном отведении, миограмму и окулограмму. Это устройство имеет модульную конструкцию, за счет чего врач может подключать те датчики, которые необходимы ему в данный момент для диагностики.
Благодаря широкому спектру регистрируемых данных такие мониторы будут полезны для оценки качества сна в ходе когнитивно-поведенческой терапии и по ее завершению. Они помогут объективно оценить время засыпания и его динамику, а также зарегистрировать эпизоды мозговой активации, которые говорят о пробуждениях в течение ночи.
Поскольку MediByte МР-8 допускает подключение датчика окулограммы, с помощью этого устройства можно исследовать структуру сна и выделить его глубокие фазы. Именно они влияют на самочувствие и дают субъективное ощущение удовлетворенности сном. При сокращении или отсутствии глубоких фаз человек чувствует, что не выспался, даже если он провел в кровати 8-9 и более часов.
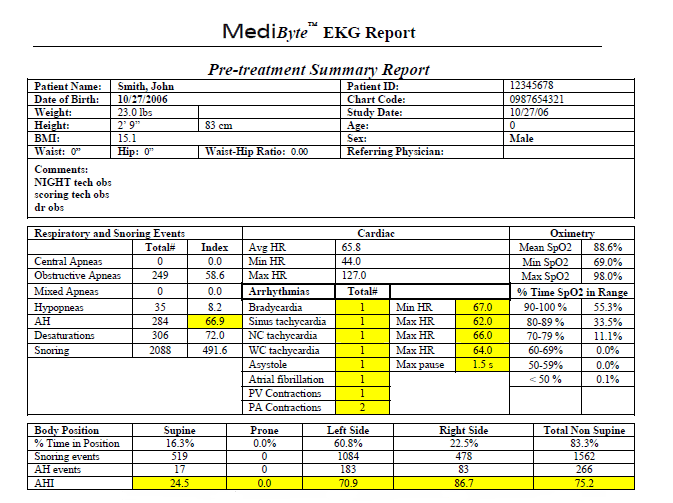
Протокол ночного мониторирования с помощью MediByte МР-8
В настоящее время кардиореспираторный мониторинг редко используется для контроля результатов психотерапии. При лечении бессонницы с помощью КПТ рассказать о динамике изменений могут разве что субъективные ощущения и дневник сна, который тоже является субъективным методом. Инструментальное исследование позволяет заполнить этот пробел и узнать, что на самом деле происходит с пациентом во время ночного сна. Поэтому есть основания рекомендовать кардиореспираторный мониторинг в качестве рутинной диагностической процедуры для оценки успешности терапии.