Кратковременные остановки дыхания во сне (апноэ) — очень распространенное явление, с которым сталкиваются как взрослые, так и дети. В одних случаях они являются вариантом нормы, в других же ухудшают качество жизни и существенно вредят здоровью. Даже короткие, но часто возникающие задержки дыхания нарушают структуру сна, влияют на выработку некоторых гормонов, негативно сказываются на сердечно-сосудистой и эндокринной системе. Поэтому при подозрении на апноэ важно вовремя провести диагностику и начать лечение.
Патогенез: как появляется апноэ
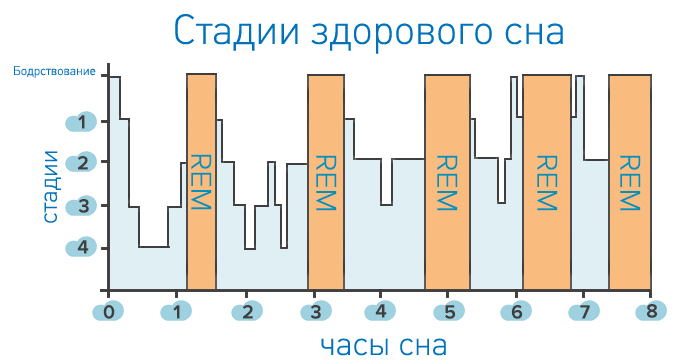
Для того, чтобы объяснить механизм остановок дыхания во сне, нужно вначале разобраться с некоторыми особенностями сна. В норме у человека он содержит две чередующиеся фазы:
- «быстрый» сон — REM-фаза,
- «медленный» сон — NREM-фаза.
Эти названия появились от словосочетания «Rapid Eye Movement» или «быстрые движения глаз». В REM-фазе человек видит яркие сновидения и его глаза двигаются так, как будто он проживает все, что приснилось, или смотрит по телевизору. Также в это время снижается тонус всех мышц организма и повышается активность головного мозга. Чаще всего люди перестают дышать не сразу после засыпания, а в REM-фазе, но причины этого могут быть разные.

Остановки дыхания чаще случаются в REM-фазе сна
Центральное апноэ
Задержка дыхания такого типа связана с отсутствием импульсов от центральной нервной системы к дыхательной мускулатуре (мозг не отправляет мышцам соответствующие команды). Новорожденные дети иногда на несколько секунд перестают дышать именно по этой причине. Их нервная система только формируются и учится работать вне организма матери. Но если центральное апноэ происходит у детей старше 1 года, а также, если оно сопровождается посинением губ, пробуждением с криком и плачем, нужно обратиться к врачу.
Как распознать: при центральном апноэ во время задержки дыхания грудная клетка и живот не двигаются, т.е. нет дыхательных усилий.

Центральное апноэ чаще всего бывает у недоношенных детей
Дыхание по типу Чейна-Стокса является частным случаем центрального апноэ. Оно встречается почти у половины пациентов с выраженной сердечной недостаточностью и застойными явлениями в легких. У таких людей ночью во сне падает уровень насыщения крови кислородом, что вызывает учащенное дыхание. Гипервентиляция повышает содержание кислорода, но резко снижает уровень углекислого газа и мозг отправляет команду снизить интенсивность дыхания, чтобы выровнять баланс. Но ввиду того, что кровообращение при сердечной недостаточности замедленно, информация приходит с опозданием. В результате работа дыхательного центра сбивается — вначале ритм дыхания нарастает, а затем оно резко останавливается на несколько секунд. Такой дыхательный поток называют «веретенообразным».
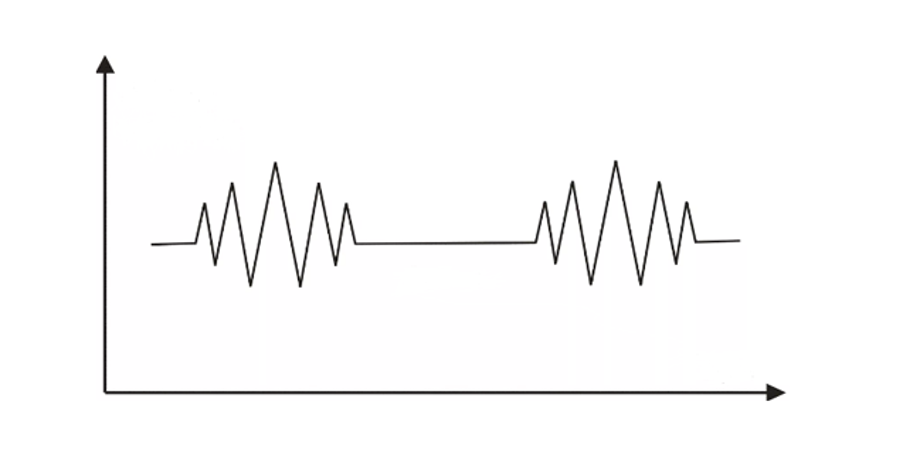 Дыхание Чейна-Стокса на спирограмме
Дыхание Чейна-Стокса на спирограмме
Обструктивное апноэ
Это нарушение связано с падением тонуса глоточных мышц, из-за чего мягкие ткани во сне провисают в просвет глотки и сужают его. Как правило, вначале появляется храп — проходя через суженные дыхательные пути, воздушный поток заставляет ткани вибрировать с характерным звуком. По мере усиления мышечной гипотонии в какой-то момент происходит обструкция (коллапс) глотки. В результате человек не может сделать вдох.
Заметив неполадки, его центральная нервная система активизируется, мышцы снова приходят в тонус и открывают дыхательный просвет. Это вызывает короткое пробуждение — как правило, бессознательное, мозг не успевает полностью «включиться». Наутро человек не помнит, что много раз просыпался на несколько секунд, но эти эпизоды нарушают фазы ночного сна, которые очень важны для восстановления организма. В результате появляется утренняя разбитость, чувство усталости, тяжесть в голове и т.д.
Как распознать: при обструкции во время задержки вдоха человек продолжает совершать дыхательные усилия грудной клеткой и животом — он пытается, но не может вдохнуть. Характерным признаком является нарастающий храп, который внезапно обрывается на высокой ноте.

Часто обструкция глотки происходит во время сна на спине
Смешанное апноэ
Сложный вид респираторного расстройства, который сочетает в себе признаки центрального и обструктивного апноэ. Чаще всего приступ начинается с нарушений в работе дыхательного центра — сигналы не проходят от мозга к соответствующим группам мышц. После к центральному присоединяется обструктивное апноэ, т.е. критическое сужение верхних дыхательных путей на фоне расслабления мышц во сне. В результате период задержки вдоха удлиняется, быстро нарастает гипоксия, все органы и системы страдают от нехватки кислорода. Смешанное апноэ менее распространено, но оно требует повышенного внимания и несет большую угрозу для жизни и здоровья.
Причины остановок дыхания во сне
Центральное апноэ чаще всего встречается у новорожденных, а также у недоношенных и ослабленных детей младенческого возраста (до 1 года). Это связано с общим недоразвитием организма и разбалансированной работой дыхательного центра во сне. В большинстве случаев по мере созревания нервной системы эта патология проходит сама собой.
Во взрослом возрасте центральное апноэ встречается редко. Его могут вызвать некоторые лекарственные препараты, неврологические заболевания, травмы и другие патологии мозга.
Причины центрального апноэ:
- незрелость центра управления дыханием у недоношенных детей;
- травмы и врожденные патологии ствола головного мозга;
- прием опиоидов и лекарственных препаратов на их основе;
- пребывание на высокогорье (от 4000 м. над у.м.) без адаптации;
- тяжелые заболевания почек;
- тяжелая сердечная недостаточность (дыхание Чейна-Стокса).
По сравнению с центральным, обструктивное апноэ имеет большую распространенность. Его причины часто кроются в образе жизни и наличии вредных привычек, хотя иногда оно бывает как временное явление и у совершенно здоровых людей.
Причины обструктивного апноэ:
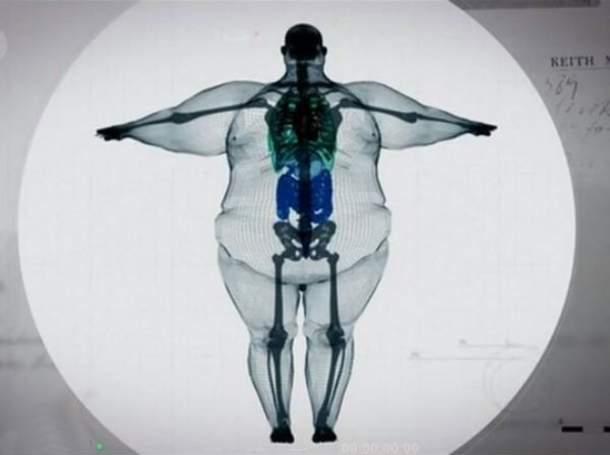
- ожирение, особенно жировые отложения на шее;
- воспаление слизистых оболочек глотки из-за курения;
- употребление крепкого алкоголя на ночь;
- прием снотворных и успокаивающих препаратов;
- гипертрофия аденоидов или гланд, тканей мягкого неба;
- челюстно-лицевые патологии (ретро- и микрогнатия, нарушение прикуса).
Считается, что мужчины храпят чаще женщин и статистика в целом подтверждает это. Такая ситуация связана с тем, что процент заядлых курильщиков больше среди мужчин. При длительном курении дым и агрессивные химические вещества провоцируют хроническое воспаление тканей носо- и ротоглотки — они становятся отечными, более рыхлыми. Потеряв тонус, под действием силы тяжести во сне эти ткани смещаются в сторону глотки и сужают ее просвет. Вначале возникает храп, а после и короткие остановки дыхания.
Примерно к 50-60 годам доля людей с храпом и обструктивным апноэ среди мужчин и женщин становится равной. Дело в том, что у женщин с наступлением менопаузы часто появляется лишний вес, обусловленный гормональными изменениями. Избыток жировых отложений, особенно в районе шеи, занимает одно из первых мест среди причин храпа и остановок дыхания во сне.

С возрастом доля женщин с апноэ растет
Стадии апноэ: норма и патология
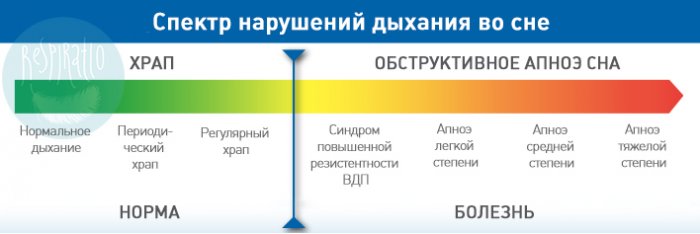
Небольшие задержки вдоха считаются нормой, если их количество не превышает 5 за один час. Но когда они случаются чаще, может быть диагностирован синдром обструктивного апноэ (СОАС). Чтобы отличить норму от признаков опасного заболевания, разберемся в терминологии.
Апноэ — это остановка дыхания во сне, которая длится от 10 секунд и более, при этом оксигенация падает не менее чем на 3-4%.
Гипопноэ — это снижение воздушного потока на вдохе не менее чем на 50% с падением уровня оксигенации на 3-4% и более.
Индекс апноэ/гипопноэ (ИАГ) — это количество остановок дыхания за час сна.
Степени тяжести СОАС:
- легкая — ИАГ 5-15;
- средняя — ИАГ 15-30;
- тяжелая — ИАГ более 30.
Для детей существуют свои диагностические критерии, у них значимым показателем будет даже 1 респираторный эпизод за час сна.
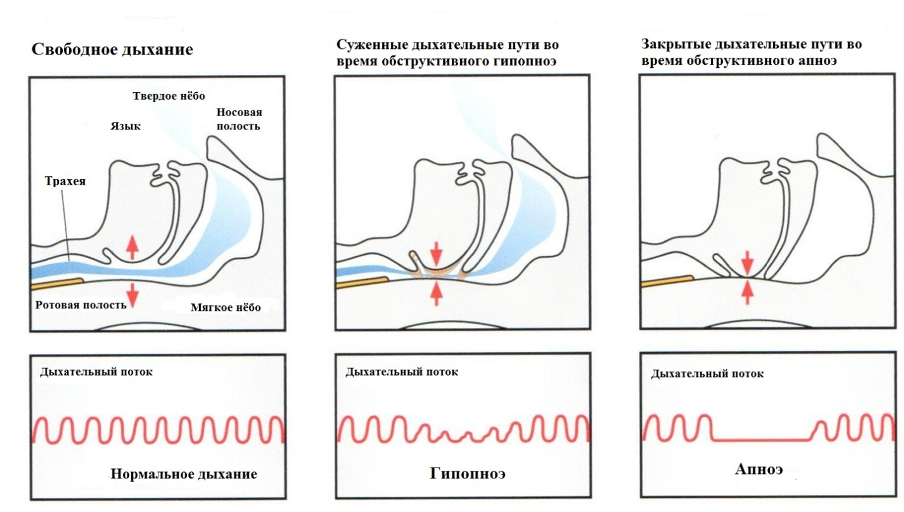
Интенсивность воздушного потока при респираторных эпизодах
Особенности диагностики и самодиагностики
Оптимальный диагностический метод, который позволяет точно определить частоту остановок дыхания во сне, — полисомнография. Это исследование предполагает, что пациент проводит ночь в лаборатории с прикрепленными к телу датчиками. Во время сна у него снимаются показатели дыхания, сердцебиения, оксигенации, регистрируются движения грудной клетки и живота, а также движения глаз.
Поскольку лаборатории сна с необходимым оборудованием есть не в каждом городе, вместо полисомнографии иногда используют кардиореспираторный мониторинг. Он регистрирует показатели дыхания и работы сердца, а также грудного и брюшного усилия, движения конечностей и иногда даже ЭЭГ, поэтому дает меньше информации.
Есть определенные симптомы, которые можно использовать для самодиагностики. При наличии хотя бы одного из них стоит обратиться к врачу сомнологу и пройти обследование. Если врача такой специальности нет в городе, необходим осмотр у терапевта, отоларинголога и кардиолога.
Симптомы обструктивного апноэ:
- Невозможность выспаться даже за 8-9 часов сна, чувство усталости по утрам и дневная сонливость.
- Пробуждения по ночам от удушья, чувство нехватки воздуха или невозможности вдохнуть.
- Жалобы близких на постоянный громкий храп, который иногда внезапно обрывается.
- Частые позывы к мочеиспусканию по ночам при отсутствии урологических заболеваний.
К сожалению, многие не обращают внимания на такие признаки, считая их обычным явлением. Между тем, постоянные задержки вдоха могут привести к тяжелым последствия для здоровья.

Распространенность типичных симптомов апноэ
Чем опасны остановки дыхания во сне
Полностью безобидным нельзя считать даже обычный храп. Он вызывает вибрационную травму мягких тканей, ослабляет стенки глотки и тем самым дает «зеленый свет» развитию апноэ. Если остановки дыхания уже присутствуют, кроме описанных выше симптомов пациенты могут заметить у себя неконтролируемый набор веса, повышение артериального давления, сердечно-сосудистые проблемы. Все эти осложнения возникают постепенно и нарастают по мере утяжеления апноэ. При СОАС в тяжелой степени они встречаются у большинства пациентов.
Последствия апноэ:
- Лишний вес и сокращение мышечной массы.
Микропробуждения нарушают архитектуру сна и сокращают его глубокие фазы, которые необходимы для выработки гормонов, регулирующих обмен веществ. В результате человек неконтролируемо набирает вес, что еще больше сужает дыхательные пути и провоцирует утяжеление апноэ. Выйти из замкнутого круга поможет только нормализация дыхания во сне. - Развитие сахарного диабета II типа.
Постоянный дефицит сна и связанный с ним гормональный дисбаланс могут повысить уровень инсулина в крови. Если ситуация не меняется годами, есть риск развития инсулинорезистентности и, соответственно, сахарного диабета. - Гипертония, болезни сердца и сосудов.
Такое осложнение связано с многократной активацией коры головного мозга из-за остановок дыхания по ночам. Каждое микропробуждение сопровождается выбросом адреналина, в результате человек находится в состоянии, подобном хроническому стрессу. Это создает нестабильность в работе сердечно-сосудистой системы, приводит к скачкам давления в утренние часы и к развитию гипертонии.
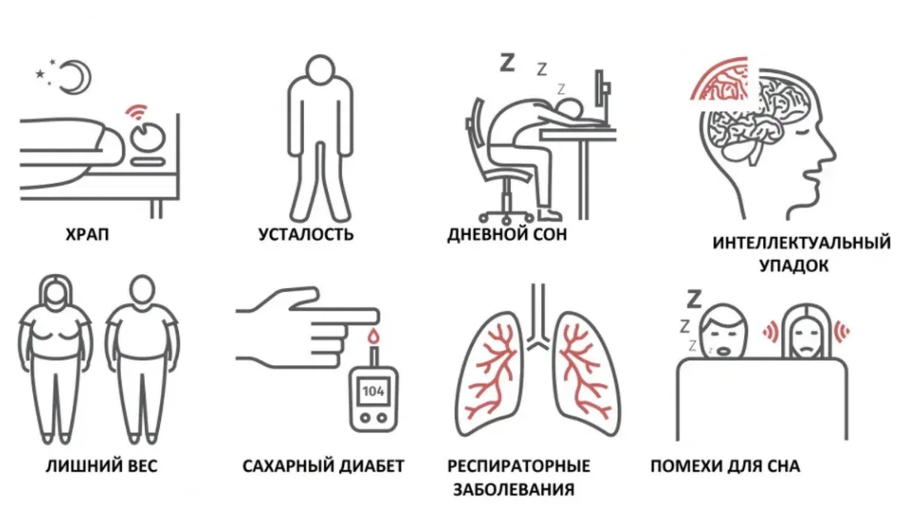
Даже легкие задержки дыхания и храп имеют негативные последствия
Как лечить остановки дыхания
Центральное апноэ, связанное с некорректной работой дыхательного центра, обычно лечится медикаментозным путем. При обструктивном в зависимости от его причин могут использоваться хирургические методы, аппаратная поддержка дыхания, внутриротовые аппликаторы и позиционная терапия.
Хирургическое лечение остановок дыхания и храпа эффективно при разрастании мягких тканей рото- и носоглотки. Чаще всего речь идет об увеличенных миндалинах — аденоидах или гландах, которые перекрывают дыхательный просвет. При устойчивом храпе кроме удаления миндалин подрезается небный язычок и соседние мягкие ткани — эта операция называется увулопалатопластикой. Но если обструкция глотки происходит и на более низких уровнях, хирургические методы не решат проблему.
Внутриротовые аппликаторы (капы) также имеют ограниченную область применения. Они помогут, если апноэ связано с неправильным прикусом и со сдвигом назад нижней челюсти. В этом случае ткани ротоглотки тоже смещаются в сторону дыхательного просвета, а после засыпания их тонус падает и происходят остановки дыхания. Установка капы перед сном фиксирует нижнюю челюсть в правильном положении.
Аппаратная поддержка или СИПАП-терапия подходит при апноэ любой этиологии. Она предполагает сон в маске, подключенной к аппарату СИПАП, который подает воздух под напором в дыхательные пути. За счет этого просвет глотки всегда остается открытым. Такая респираторная поддержка восстанавливает нормальное дыхание даже в тяжелых случаях, но привыкание к ней занимает некоторое время (до 2-х недель). Обычно СИПАП-терапию используют при среднем и тяжелом СОАС, а также если другие методы лечения не эффективны.

СИПАП-терапия — золотой стандарт лечения остановок дыхания
Кроме того, существует позиционная терапия, но она имеет смысл только в легких случаях и как мера профилактики храпа. Данный метод заключается в смене позы для сна — в частности, рекомендуется избегать положения на спине. Кроме того, можно сменить обычную подушку на ортопедическую и слегка приподнять изголовье кровати, чтобы не допускать запрокидывания головы. Это позволяет предупредить неосложненный храп. Но в случае диагностированных остановок дыхания таких мер, как правило, недостаточно.